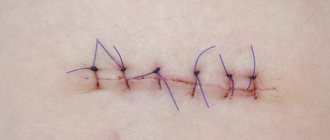
В Центре эстетической лазерной медицины проводится удаление родинок с помощью лазера, поэтому первые часы после процедуры на месте удаленного новообразования возникает корочка, а через 6–8 часов — заметная глазу припухлость и покраснение. Это нормальная реакция кожи на лазерную коагуляцию. В среднем процесс заживления ранки после удаления родинки может занимать от 2 до 4 недель. Следует понимать, что чем большую площадь занимала удаленная родинка, тем длительнее будет происходить регенерация тканей на поврежденном месте.
Этапы заживления и уход
0–7 день
В течение первых 7 дней после процедуры на месте родинки образуется темная корочка, которую ни в коем случае нельзя удалять. Послеоперационная корочка на ранке выполняет защитную функцию — она предохраняет рану от попадания инфекции и позволяет новой ткани под ней активно нарастать. Первую неделю после удаления прооперированное место следует предохранять от всевозможных травм и повреждений — избегать трения одежды или мочалки, не расчесывать, не допускать попадания крема или другого косметического средства. По назначению врача корочку можно обрабатывать обеззараживающими средствами (слабым раствором перманганата калия) или мазями с антибиотиками.
7–14 день
На 7–9 день после удаления родинки темная корочка с ранки должна отпасть, оставив после себя нежно-розовую новую кожу. В этот период и последующие 10–12 дней поврежденное место нельзя подвергать воздействию ультрафиолетовых лучей. Для этого следует сократить время пребывания на солнце и использовать солнцезащитный крем с максимальным фактором протекции от солнечных лучей SPF 50. Прямое воздействие солнца на молодую кожу после удаления невуса может привести к стойкой пигментации, что особенно нежелательно на лице.
20 день и после
К 20 дню после процедуры лазерной коагуляции на месте удаленного невуса формируется полноценная здоровая кожа, способная противостоять ультрафиолету и другим внешним воздействиям, в том числе — механическим. После полного заживления ранки дальнейший специализированный уход не требуется. Если на месте удаленного невуса после 20 дня ощущается легкий зуд, но при этом кожный покров выглядит нормально, можно воспользоваться специальными успокаивающими мазями. К 30 дню после процедуры ямка от удаленной родинки сглаживается, после чего на 3й месяц в норме на коже остается едва заметный след от процедуры.
Как заживает рана?
Выделяют следующие фазы заживления раны:
- Воспаление. Начинается сразу после травмы и длится около 2–3 дней, во время этой фазы необходимо очистить рану и провести противоинфекционные мероприятия.
- Пролиферация. От 3 дней до 2 недель. Необходимо поддерживать отсутствие инфицирования и адекватное увлажнение.
- Появление рубца. От 2 недель до нескольких лет. Во время этой фазы проводят мероприятия по коррекции рубца в зависимости от его типа. [1, 2]
Общие ограничения после удаления родинки
- В течение четырех недель после процедуры лазерного удаления родинки не рекомендуется посещать солярий и загорать под солнцем, чтобы предупредить гиперпигментацию;
- В течение двух недель после процедуры рекомендовано воздержаться от посещения сауны и бассейна для уменьшения риска вторичной инфекции;
- На 3–5 дней после удаления необходимо исключить употребление спиртных напитков, так как они вызывают расширение сосудов, что может спровоцировать кровотечение;
- Если родинка удалялась на лице, то в течение 7 дней не рекомендуется наносить на обработанный лазером кожный покров декоративную косметику.
Какой метод самый эффективный?
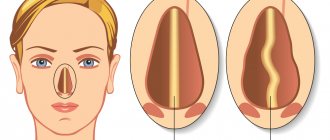
Самого эффективного средства лечения рубцов, к сожалению, нет. Наиболее результативной считается комбинация различных методов, которая всегда подбирается индивидуально. Доступным, эффективным и недорогим методом считают инъекции ГКС в гипертрофические или келоидные рубцы.
Отдельно выделяют атрофические рубцы: для их коррекции используют плоскостные абляционные лазеры, фракционные абляционные лазеры (CO2 и Er:YAG), различные комбинации лазеров (фракционные +PDL, Qsw+фракционные лазеры), коллаген, филлеры с гиалуроновой кислотой, PRP-терапию, микронидлинг, пилинг и ряд других методов [11, 12]
Раньше для коррекции атрофических рубцов применяли метод дермабразии, однако сейчас его практически не используют, так как он связан с риском появления побочных эффектов: бактериальных или вирусных осложнений, телеангиэктазии, гиперпигментации, длительного реабилитационного периода, а также гипертрофических или келоидных рубцов.
Осложнения после удаления
После удаления родинки необходимо тщательно наблюдать за поврежденным участком кожи. В некоторых случаях после процедуры удаления могут наблюдаться негативные симптомы, которые требуют обращения в клинику и назначения дополнительной терапии. К таким симптомам относятся:
- гнойные выделения из ранки;
- выраженная припухлость кожи, сохраняющаяся несколько дней;
- длительное кровотечение из ранки;
- повышение температуры тела выше нормы;
- выраженное намокание, сильный зуд.
Список литературы:
- J Am Acad Dermatol. 2021 Apr; 74(4): 607–25; quiz 625–6. doi: 10.1016/j. jaad. 2015.08.070. Wound healing and treating wounds: Chronic wound care and management. Powers JG, Higham C, Broussard K, Phillips TJ.
- J Am Acad Dermatol. 2021 Apr; 74(4): 589–605; quiz 605–6. doi: 10.1016/j. jaad. 2015.08.068. Wound healing and treating wounds: Differential diagnosis and evaluation of chronic wounds. Morton LM, Phillips TJ.
- Ann Hum Genet. 2021 Feb 27. doi: 10.1111/ahg.12245. Gene-based evaluation of low-frequency variation and genetically-predicted gene expression impacting risk of keloid formation. Hellwege JN, Russell SB, Williams SM, Edwards TL, Velez Edwards DR.
- Int. J. Mol. Sci. 2021, 19(3), 711; doi: 10.3390/ijms19030711. Recent Understandings of Biology, Prophylaxis and Treatment Strategies for Hypertrophic Scars and Keloids. Ho Jun Lee, Yong Ju Jang.
- Br J Dermatol. 2011 Nov; 165(5): 934-42. doi: 10.1111/j.1365-2133.2011.10492.x. Laser and intense pulsed light therapy for the treatment of hypertrophic scars: a systematic review. Vrijman C, van Drooge AM, Limpens J, Bos JD, van der Veen JP, Spuls PI, Wolkerstorfer A.
- Laser Ther. 2013 Dec 30; 22(4): 255–260. doi: 10.5978/islsm.13-OR-20 Laser Scar Management Technique. Takafumi Ohshiro, Toshio Ohshiro, and Katsumi Sasaki
- Arch Dermatol. 2011 Sep;147(9):1108-10. doi: 10.1001/archdermatol.2011.248. A randomized split-scar study of intraoperative treatment of surgical wound edges to minimize scarring. Ozog DM, Moy RL.
- Plast Reconstr Surg. 2021 Mar;141(3):646-650. doi: 10.1097/PRS.0000000000004110. Effects of Botulinum Toxin on Improving Facial Surgical Scars: A Prospective, Split-Scar, Double-Blind, Randomized Controlled Trial. Hu L, Zou Y, Chang SJ, Qiu Y, Chen H, Gang M, Jin Y, Lin X.
- Curr Pharm Des. 2017;23(15):2268-2275. doi: 10.2174/1381612822666161025144434. The Effectiveness of Topical Anti-scarring Agents and a Novel Combined Process on Cutaneous Scar Management. Fang QQ, Chen CY, Zhang MX, Huang CL, Wang XW, Xu JH, Wu LH, Zhang LY, Tan WQ.
- Dermatol Surg. 2021 Jan; 43 Suppl 1:S3-S18. doi: 10.1097/DSS.0000000000000819. Keloids and Hypertrophic Scars: Pathophysiology, Classification, and Treatment. Berman B, Maderal A, Raphael B.
- Clinical and Experimental Dermatology, June 1, 2013. Combination of intense pulsed light and fractional CO2 laser treatments for patients with acne with inflammatory and scarring lesions. B. Wang, Y. Wu.
- Skinmed. 2021 Aug 1; 15(4):271-276. eCollection 2021. Techniques for Optimizing Surgical Scars, Part 1: Wound Healing and Depressed/Atrophic Scars. Konda S, Potter K, Ren VZ, Wang AL, Srinivasan A, Chilukuri S.
Возможные последствия
В отдельных случаях процесс заживления может пойти с некоторыми отклонениями от нормы, которые можно устранить дополнительными процедурами. Такими отклонениями являются следующие ситуации:
- Рецидив невуса (повторное появление родинки) — возможен, если при процедуре были удалены не все клетки родинки и некоторые микроскопические невусные частицы остались на том же месте. Данная ситуация не несет в себе никакого риска для здоровья и требует лишь наблюдения. Если родинка вырастает повторно, то при желании ее можно снова удалить;
- Гипопигментация — возникновение на месте удаления белого пятна. Данный косметический дефект возможен, если удаленное новообразование располагалось в глубоких слоях кожи. Также к появлению гипопигментации могут привести солнечные ванны в течение запрещенного периода. В любом случае, образовавшееся белое пятно не требует медицинской коррекции и пройдет само через 1,5–2 года;
- Гипотрофический рубец — углубление на месте удаленного новообразования, возникающее из-за низкой скорости регенерации тканей. Углубленный рубец является малозаметным косметическим дефектом и не требует какого-либо вмешательства, так как постепенно сглаживается самостоятельно;
- Гипертрофический рубец — выпуклость на месте коагулированной родинки, которая может иметь боле темный цвет, чем поверхность кожи. Если выпуклый рубец через 3–6 месяцев не сгладился самостоятельно, то для его устранения врач может назначить медикаментозную терапию либо дополнительные косметические процедуры.
Рубец – повод идти в врачу?
Причины для визита к врачу:
- эстетическое недовольство;
- зуд и болезненные ощущения в области рубца;
- формирование деформаций и контрактур, что может привести к инвалидизации.
Если рубцовая ткань стала развиваться патологически и вызвала келоидный рубец, лучше обратиться к врачу.
Существуют факторы, которые повышают риск развития рубца:
- генетическая предрасположенность;
- раса (чернокожие пациенты более склонны к развитию келоидов);
- локализация травмы (при удалении новообразований в области груди, шеи и плеч вероятность появления келоидных рубцов выше);
- возраст (формирование келоидных рубцов характерно для молодого возраста)
Места локализации
Две трети рецидивов — это метастазы, одна треть — узловые образования в зоне первой операции. Локализация материнской опухоли сказывается на судьбе пациента:
- у каждого третьего, оперированного по поводу меланомы кожи головы и шеи, развиваются опухоли в рубце, причём у женщин беда случается в первый год после лечения;
- транзитные метастазы имеют самую большую процентную долю в группе меланом конечности, такой вариант прогрессии у женщин развивается через пятилетку после иссечения, а в мужской популяции — на втором и третьем году после операции;
- при исходном поражении кожи ноги чаще всего, у семи из десяти обнаруживают вторичные опухоли в лимфоузлах, у женщин в ближайший год, у мужчин чуть позже;
- первичный процесс на туловище у каждого четвёртого осложняется отдаленными метастазами.
Прогноз
Ежегодно меланома диагностируется в среднем у 15 человек из каждых ста тысяч взрослых, умирает примерно 3 больных, причем при достаточно стабильной смертности в последнюю четверть века мужчины стали гибнуть чаще. Пол многое определяет в прогнозе заболевания при прочих равных условиях, но молодые переживают заболевание с меньшими трудностями.
Вероятность смерти при позднем рецидиве многократно ниже, чем при раннем. Раннее выявление прогрессирования обещает лучшие результаты лечения.
Крайне сложно прогнозировать течение меланомы, потому что даже распространенный процесс не считается безусловно смертельным, это злокачественное заболевание не часто оправдывает ожидания. Не гадайте «быть или не быть», обратитесь к специалистам при наличии проблем, а лучше до их появления — мы всегда поможем.
| Подробнее о дерматологических исследованиях в клиниках «Евроонко» | |
| Консультация дерматолога-онколога | от 5100 руб |
| Исследование кожи на немецком аппарате FotoFinder | 12100 руб |
| Диагностика меланомы | от 5100 руб |
Запись на консультацию круглосуточно
+7+7+78
Список литературы
1. Семилетова Ю.В., Анисимов В.В., Вагнер Р.И. /Лечение больных первичной меланомой кожи. Современное состояние проблемы // Сибирский онкологический журнал. 2010. № 4. 2. Семилетова Ю.В., Анисимов В.В., Лемехов В.Г. и соавт./Факторы риска рецидивов после радикального лечения меланомы кожи//Сибир.онко.журн.; 2012. № 2 (50) 3. Строяковский Д. Л., Абрамов М. Е., Демидов Л. В. и соавт. /Практические рекомендации по лекарственному лечению меланомы кожи // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том  4. de Vries E., Bray F.I., Coebergh J.W., Parkin D.M. /Changing epidemiology of malignant cutaneous melanoma in Europe 1953–1997: rising trends in incidence and mortality but recent stabilizations in western Europe and decreases in Scandinavia// Int J Cancer 2003; 107. 5. MacKie R.M., Bray C., Vestey J., et al. /Melanoma incidence and mortality in Scotland 1979–2003// Br J Cancer 2007; 96.
4. de Vries E., Bray F.I., Coebergh J.W., Parkin D.M. /Changing epidemiology of malignant cutaneous melanoma in Europe 1953–1997: rising trends in incidence and mortality but recent stabilizations in western Europe and decreases in Scandinavia// Int J Cancer 2003; 107. 5. MacKie R.M., Bray C., Vestey J., et al. /Melanoma incidence and mortality in Scotland 1979–2003// Br J Cancer 2007; 96.
Чем опасен рецидив
Рецидив при меланоме — это не только появление злокачественного образования в рубце, но и метастазы. Чаще всего ими поражаются лимфатические узлы, легкие, кожа, головной мозг и печень. Возможность удаления рецидивного образования открывает перспективы на долгую жизнь, если операция технически невыполнима, то настоящее и будущее будет занято лекарственной терапией.
Выживаемость при множественных органных метастазах не превышает полугода, результаты лекарственной терапии оставляют желать лучшего даже при использовании инновационных иммуноонкологических препаратов, которые редко обещают более двух лет жизни.