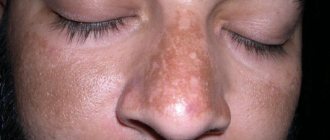
Хлоазма – это усиленная пигментация на ограниченном участке кожи. Название происходит от греческого слова, означающего «зеленовато-желтый». Именно такой цвет, (а также вся палитра коричневого) имеют кожные пятна. Место расположения – лицо, чаще всего лоб, виски, спинка носа и верхняя губа. Пигментация лица похожа на своеобразную маску, которая часто впервые возникает при беременности. На теле пятна могут располагаться по белой линии живота, вокруг сосков, ануса и вульвы. Изредка пятна локализуются в подмышечных впадинах и на месте старых рубцов. Чаще болеют женщины, но иногда старики, а также люди, страдающие пеллагрой (недостаток витамина РР и белка) и истощением.
Причины
Подобное пигментное пятно приобретается в процессе жизни, у новорожденных практически не встречается. В небольшом участке кожи и расположенной ниже дермы синтезируется слишком много пигмента, и повлиять на этот процесс достаточно сложно. Окончательные и точные причины не установлены, «виновниками» считают нарушения обмена веществ и сбои эндокринной системы. У женщин пигментные пятна образуются в разы чаще, чем у мужчин. Это связывают с колебаниями уровня женских гормонов во время менструального цикла и особенно беременности. Известно, что провоцируют образование хлоазмы такие факторы:
- беременность, климакс;
- воспалительные болезни женских половых органов;
- хронические заболевания печени, особенно вирусный гепатит и цирроз;
- длительное использование таблетированных противозачаточных средств;
- чрезмерное пребывание на открытом солнце;
- увлечение искусственным загаром, особенно в соляриях устаревшего образца;
- хронические инфекции, в первую очередь туберкулез.
До сих пор точно неизвестно, почему пигмент вырабатывается именно на ограниченном участке, а не на всей поверхности кожи. Замечено, что содержание пигмента иногда уменьшается после родов. Стойкие пятна образуются при хроническом воспалении яичников и длительном нарушении их функции. Практически невозможно предугадать, как отреагирует организм на то или иное расстройство метаболизма.
Причины и симптомы пожелтения кожи
При приобретении кожей желтого оттенка следует обратить внимание и на другие симптомы. Ниже приведены возможные причины (заболевания), от которых кожа становится желтой. В любом из этих случаев необходимо обратиться за медицинской помощью и провести обследования.
Желтуха во взрослом возрасте часто свидетельствует о:
- злоупотреблении алкоголем;
- инфекции печени;
- раке печени;
- циррозе (фиброзе печени, часто из-за алкоголя);
- желчных камнях (производные холестерина или билирубина);
- гепатите (заболевание и отек печени, нарушающие функциональные способности печени);
- раке поджелудочной железы;
- паразитах в печени;
- гемолитической анемии (разрушение эритроцитов, приводит к снижению количества красных клеток в кровообращении, что способствует усталости и слабости);
- неблагоприятной реакции или передозировки лекарственного средства, такого как ацетаминофен (тайленол).
Желтая кожа также часто встречается у недоношенных новорожденных, когда избыток билирубина у них может быть связан с еще функционально несформировавшейся печенью. Билирубин – это желтый пигмент, образующийся при разрушении гемсодержащих белков. Желтуха начинается при нарушении метаболизма билирубина в печени вследствие повреждения органа или при механических препятствиях на путях его выведения, а также при усиленном разрушении эритроцитов и других гемсодержащих белков.
Хронический гепатит С
Гепатит С – это инфекционное заболевание печени, вызываемое вирусом (HCV, hepatitis C virus). Гепатит С поражает клетки печени и вызывает ее воспаление, которое может не проявлять себя годами. В организме человека вирус стремительно размножается, что на хронической стадии может вызвать развитие раковых образований – цирроз и рак печени. Гепатит С считается самой опасной разновидностью гепатитов как из-за развития патологических процессов в организме, так и из-за особенностей протекания болезни. Симптомы гепатита С, как правило, не проявляются. Заражение организма протекает в скрытой, невыраженной форме. Вирус HCV передается с кровью и другими биологическими жидкостями. Очаги заражения сохраняются до 5 дней в высохших при комнатной температуре мельчайших частицах крови или слюны. Симптомы: слабость, тошнота, мышечные боли, потеря аппетита, боль в суставах. Симптомы, которые никогда не возникают при хроническом гепатите С: боль в правом подреберье, боль в левом подреберье, боль вокруг пупка.
Инфекционный мононуклеоз
Мононуклеоз – клинический синдром, характеризующийся лихорадкой, болью в горле и увеличением лимфатических узлов. Диагноз подтверждается выявлением антител против вирусов, вызывающих мононуклеоз. При инфекционном мононуклеозе поражаются печень и селезенка, возможна умеренная желтуха.
Серповидноклеточная анемия
Серповидноклеточная анемия вызывается аутосомно-рецессивным дефектом единичного гена в бета-цепи гемоглобина, что приводит к синтезу серповидно-клеточного гемоглобина (HbS). Если от одного из родителей унаследован HbS, а от другого родителя – другой аномальный гемоглобин или бета-талассемия (например, HbSB-или HbSC-талассемия), могут возникать другие формы серповидноклеточной анемии. Серповидноклеточная анемия связана с разной степенью анемии, гемолизом эритроцитов и обструкцией мелких капилляров, которая вызывает болевые кризы, повреждение крупных органов и повышенную уязвимость перед тяжелыми инфекциями. Серповидноклеточный признак возникает, если от одного из родителей унаследован HbS, а от другого – нормальный HbA.
Желчные камни
Желчные камни – это твердые отложения, которые образуются в желчном пузыре. Симптомы: тошнота, потеря аппетита, боль в правом подреберье, желтуха.
Гемостатический сфероцитоз
Наследственный сфероцитоз – наследственная гемолитическая анемия вследствие дефекта мембраны эритроцитов, приводящего к характерному изменению формы эритроцитов (сфероциты), которая гетерогенна по степени тяжести клинических проявлений, дефектам мембранных белков и типу наследования. Распространенность 1:2000-1:5000 населения.
Большинство людей, имеющих данную патологию, имеет слабо или умеренно выраженный гемолиз. Обычно имеется отягощенный семейный анамнез и типичная клиническая и лабораторная картина, поэтому диагноз может быть поставлен часто достаточно легко, без дополнительных лабораторных исследований. Нетипичные случаи могут потребовать исследования белков мембраны эритроцитов для того, чтобы выявить причину дефекта мембраны, а в отсутствие семейного анамнеза молекулярно генетический анализ позволит определить тип наследования. Особенно важно исключить стоматоцитоз, при котором спленэктомия является противопоказанием из-за риска тромботических осложнений. Симптомы: усталость, боль (боль в животе), лихорадка, общая абдоминальная боль, желтая кожа.
Воспаление желчного пузыря (холецистит)
Холецистит – представляет собой воспаление желчного пузыря, обычно обусловленное блокированием пузырного протока желчным камнем.
- Как правило, у людей наблюдается боль в животе, повышение температуры тела и тошнота.
- Ультразвуковое исследование обычно позволяет обнаружить признаки воспаления желчного пузыря.
Желчный пузырь представляет собой небольшой грушевидный мешок, расположенный под печенью. В нем накапливается желчь – жидкость, которая вырабатывается печенью и способствует пищеварению. Когда возникает потребность в желчи, например во время еды, желчный пузырь сокращается, выталкивая желчь через желчные протоки в тонкую кишку.
Холецистит является наиболее распространенной проблемой, обусловленной камнями желчного пузыря. Он развивается, когда камень блокирует пузырный проток, отводящий желчь из желчного пузыря. Холецистит разделяют на острый или хронический. Симптомы: боль (боль в животе), тошнота, потеря аппетита, диарея, запор.
Объемные процессы в печени и желчных ходах
Объемные процессы печени и желчных ходов могут сопровождаться признаками механической желтухи. Если перекрываются обе ветви желчного протока, то возникает полная обструкция, диагноз которой несложен. Если же объемный процесс менее распространен, то перекрывается или только поддавливается одна долевая ветвь. Возникает частичная обтурационная желтуха. Диагноз ее, безусловно, сложнее. Подпеченочное увеличение лимфоузлов со сдавлением желчного протока отмечают при лимфоме, лимфосаркоме, лимфогранулематозе, саркоидозе.
Абсцесс печени сопровождается желтухой не только из-за перекрытия желчевыводящих путей, но и в результате токсикоза. Абсцесс чаще всего осложняет течение амебиаза и холангита, может быть гематогенно-артериальным при пневмонии или перифлебитическим при колите, аппендиците, дивертикулите. Первыми признаками обычно бывают боль в правом подреберье, нередко иррадиирующая в правое плечо, потрясающий озноб, лихорадка. Быстрое уменьшение массы тела, интоксикация, общее тяжелое состояние вплоть до потери сознания, болезненная увеличенная печень, высокое стояние и ограничение подвижности правого купола диафрагмы, «септическая» кровь.
Печеночная локализация эхинококковых или альвеококковых кист (по сравнению с вероятностью поражения других органов) является наиболее частой. Это объясняется не столько тем, что печень представляет собой первое «сито» на пути следования паразита, сколько особенностями обмена. Доброкачественные врожденные опухоли печени (гемангиома, липома) могут быть признаком нейрокутанных синдромов и диагностируются случайно при УЗИ в поиске причин желтухи. Печеночную доброкачественную аденому и локальную нодулярную гиперплазию диагностируют у женщин, длительное время принимавших гормональные контрацептивы.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Гепатокарцинома в 80% случаев развивается на фоне цирроза печени. Ее симптомами являются увеличение размеров печени, неопределенного характера боль в правом подреберье, плече и в спине, уменьшение массы тела, небольшой субфебрилитет, гипогликемия, гиперкальциемия, гиперлипидемия, эритроцитоз, портальная гипертензия. Холангиокарцинома клинически не отличается от гепатомы. Если в анамнезе у пациента не было гепатита, если нет цирроза печени, то предположение о злокачественном объемном процессе в желчных ходах кажется предпочтительней гипотезы о гепатоме. Гепатобластома чаще развивается у детей. Она секретирует гонадотропин, поэтому первым проявлением опухоли может быть преждевременное половое созревание.
Симптомы
Главный признак – пятно с неровными границами, которое не болит, не зудит, не возвышается над кожей и не шелушится. На ощупь нет никакой разницы между здоровой кожей и пятном. Цвет пятна – все оттенки коричневого, от светло-песочного до бурого, иногда с зеленоватым оттенком. Размеры разные – от 1 см до целых областей лица.
Характерное местоположение на лице – лоб, переносица, область вокруг глаз, верхняя губа. Нетронутыми остаются веки и подбородок. Пятна, как правило, бывают изолированными и располагаются поодиночке, но у некоторых пациентов они сливаются, образуя сплошную зону пигмента. Форма пятен неровная, иногда причудливая, симметрии нет.
Симптомы хлоазмы здоровью никак не угрожают, но являются косметическим дефектом. Люди, имеющие на лице пигментные пятна, часто испытывают глубокий психологический дискомфорт.
У девушек бывают особые формы, которые носят название периоральный дерматоз. Пятна располагаются симметрично по окружности рта. Эти образования отличаются особой стойкостью и хроническим течением. У многих со временем пигментация распространяется на носогубные складки.
Иногда неровные пятна появляются на бедрах по внутренней поверхности, посредине живота, на груди. Пигментации могут подвергаться рубцы после заживления ран, особенно грубые.
Еще один вид скопления пигмента – дисхромия или линия шириной до одного см, начинающаяся у верхнего края лба и идущая наискосок через щеку на боковую сторону шеи. Такая пигментация часто образуется при тяжелых болезнях центральной нервной системы: сирингомиелии (полости в спинном мозге), сифилисе, паркинсоновой болезни.
У людей азиатской расы образуются пятна бронзового цвета.
В период активного солнца – весной и летом – пятна видны сильнее, зимой они несколько блекнут, но никогда не исчезают совсем. Однажды образовавшееся пятно держится годами, иногда до конца жизни. Самостоятельно хлоазма может пройти после родов, но это бывает не всегда. С возрастом количество и цвет пигментных пятен усиливается.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Диагностика
Во многих случаях диагностика не представляет трудностей. Типичное расположение пятен, их вид и характеристики не оставляют сомнений в диагнозе. В пользу хлоазмы говорит также то, что при рождении на коже никаких пятен и воспалений не было.
Для подтверждения диагноза используют два вспомогательных метода: дерматоскопию и сиаскопию. Дерматоскопия – это осмотр при помощи специального прибора под сильным увеличением при хорошем освещении. Процедура полностью безопасна и безболезненна. Вначале на пятно наносится гель или масло, чтобы через роговой слой смог проникать свет. Включенный дерматоскоп выполняет люминесцентную подсветку и многократное увеличение, от 10 до 30 раз, при котором делаются снимки. Анализ снимков дает ответы на многие вопросы.
Сиаскопия – это спектрофотометрическое аппаратное исследование, позволяющее выяснить точную структуру пигментного образования. Результат хранится на цифровом носителе для последующего сравнения.
Уточнение особенностей пигментного пятна – это только часть диагностики. Необходимо обнаружить все изменения, которые привели к образованию пигмента. Это сложная задача, требующая тщательного обследования.
Рекомендуется выполнить следующие действия и дополнительные исследования:
- консультация гинеколога с оценкой гормонального статуса;
- УЗИ органов малого таза и других органов по показаниям;
- биохимический анализ крови с развернутым печеночным комплексом;
- анализ кала на дисбактериоз;
- копрограмма (общий анализ кала);
- УЗИ органов брюшной полости;
- гастроскопия.
Если в процессе обследования выявляются заболевания, то необходима консультация профильных специалистов, дополнительные инструментальные и лабораторные методы диагностики. Но начать обследование необходимо с визита к врачу-дерматовенерологу.
Почему желтеет кожа?
Одним из наиболее частых печеночных синдромов, и достаточно ярким, является нарушение пигментного обмена – желтуха. Термином «желтуха» называют повышение уровня билирубина в сыворотке крови с его отложением в тканях и их желтушным окрашиванием. В норме его концентрация ниже 20 мкмоль/л (1,2 мг/дл). Желтушное окрашивание кожи и слизистой оболочки визуально диагностируют при уровне билирубина в крови выше 40 мкмоль/л.
Содержание:
- Почему желтеет кожа?
- Причины и симптомы пожелтения кожи
- Когда стоит обратиться к врачу?
- «Плохая» и «хорошая» желтизна кожи
Искусственное освещение может маскировать желтуху и при более высоком уровне билирубина. При хорошем общем состоянии пациента следует сразу же исключить «ложную желтуху». Неумеренное употребление моркови, особенно ее сока, тыквы, мандаринов и некоторых других растительных продуктов, богатых ксантинами, применение пикриновой кислоты могут вызвать желтушное окрашивание кожи, прежде всего ладоней. Цвет склер, слизистой оболочки и мочи при этом практически никогда не меняется. При биохимическом исследовании уровень билирубина в пределах нормы.