Причины и виды изменений
Механизм возникновения изменений кожных покровов не достаточно изучен в медицине. Есть мнение, что появление образований имеет наследственную предрасположенность. Выделяют также несколько провоцирующих факторов:
- воздействие ультрафиолета;
- радиационное, рентгеновское облучение;
- постоянные травмы на одном и том же участке;
- вирусная инфекция;
- воздействие канцерогенов;
- укусы насекомых;
- незаживающие язвы;
- метастазы при онкологических заболеваниях;
- хроническое снижение иммунитета.
По природе и степени риска для человека выделяют:
- доброкачественные изменения;
- злокачественные образования;
- предраковые (условно не опасные, но они в любой момент могут переродиться в онкологию).
Все ли родинки представляют опасность?
Как правило, большее опасение у людей вызывают выпуклые образования, на плоские пятна темной окраски человек обычно особого внимания не обращает. Однако именно они — плоские пограничные приобретенные невусы, имеющие вид черных и коричневых пятен, должны вызывать настороженность. Особенно в тех случаях, когда они изменяются в размерах, увеличиваясь либо уменьшаясь. Цвет при этом может быть от светло-коричневого до черного. Неправильной формы с неравномерной пигментацией, такие невусы нужно рассматривать, как диспластические — образования, которые могут переродиться в меланому.
Доброкачественные изменения
Данная группа новообразований не несет опасности для жизни. Это косметический дефект, с которым можно смириться или удалить его. Если образование находится на теле, где постоянно трется об одежду или травмируется ювелирными украшениями, стоит проконсультироваться с врачом. Чтобы избежать перерождения в раковую опухоль, его стоит иссечь. Еще один фактор риска – солнечные лучи. Лучше не подвергать ультрафиолетовому излучению участки, где есть изменения.
Чаще всего встречаются доброкачественные изменения:
- Себорейная бородавка появляется у пожилых людей, чаще на голове, лице, закрытых частях тела. Представляет собой бляшку круглой или овальной формы. Окрас – от черного до желто-коричневого. Средний размер от 5 до 40 мм.
- Пигментный невус – пятно (иногда бляшка) от коричневого до почти черного цвета. Невусы часто покрыты волосками.
- Дерматофиброма – подкожный узелок полусферической формы. Чаще всего образуется на ногах, ближе к стопам, а также в местах укусов насекомых и участках, которые постоянно травмируются. Появляются россыпью или одиночными плотными узлами, которые пигментированы по сравнению со здоровой кожей.
- Ангиома – новообразование, состоящее из измененных сосудистых стенок. Имеет неровную форму, красноватый или вишневый оттенок. Чаще всего появляется на лице и животе. Разновидность – кавернозная гемангиома, представляет собой сине-красный мягкий узелок.
- Липома – жировая подкожная опухоль, представляет собой мягкий шарик, на котором иногда прощупываются небольшие дольки.
Новообразования кожи
Злокачественные новообразования кожи составляют 7-10% от всех злокачественных опухолей. Поражает лиц обоих полов, но более подвержены люди зрелого возраста. От доброкачественных опухолей отличаются тем, что клетки дермы трудно дифференцировать уже на начальных стадиях болезни, они не выполняют своих функций, способны поражать близлежащие органы и ткани и метастазировать по кровеносным и лимфатическим сосудам, вызывая опухоли во всем организме.
Меланома является наиболее злокачественной из всех новообразований кожи, наличие врожденных и приобретенных пигментных пятен увеличивает риск возникновения меланомы, так как она возникает из мелантоцитов – пигментных клеток кожи. Женщины среднего и старческого возраста со светлыми волосами и голубыми глазами наиболее подвержены меланоме. Новообразование на коже локализуется в основном на нижних и верхних конечностях, патогенез озлокачествливания родинок и пигментных пятен до конца не изучен, но их травматизация, попытки вывести родинки и пятна агрессивными химическими веществами, порезы и инсоляция способствуют малигнизации.
Основными симптомами, которые указывают на малигнизацию таких новообразований на коже как пигментные пятна и родинки, являются изменение пигментации невуса, резкое увеличение в размере, частая кровоточивость и изъязвление. То есть, любые неспецифичные ранее проявления родинки говорят о ее перерождении. И, несмотря на свой небольшой размер, опухоль быстро распространяется на соседние участки в виде узелков-сателлитов и метастазирует сначала в регионарные лимфатические узлы, а потом и во внутренние органы. Травматизация может привести к преждевременному перерождению в рак, так как даже биопсию для цитологического исследования проводят при наличии эрозий и язв, чтобы не активизировать онкопроцесс.
Эпителиомами
называют все новообразования кожи из эпителиальных клеток и диагностируются в 50-60% от всего рака кожи. Эпителиомы возникают на непораженных другими новообразованиями кожи участках. Вначале наблюдается небольшой узелок розовато-желтых оттенков, который растет на протяжении многих лет, но его размеры не значительны – до 1-1,5 см в диаметре, потому он остается незамеченным. Об активизации процесса говорит наличие желтовато-серой корки, которой со временем покрывается эпителиома. Валик вокруг новообразования на коже состоящий из хрящевидных уплотнений с блестящим блеском является неблагоприятным диагностическим признаком. В дальнейшем наблюдается изъязвление и кровоточивость, опухоль быстро метастазирует в регионарные лимфатические узлы и в другие органы.
Саркома Капоши
или ангиоретикулез чаще встречается у больных СПИДом, но классическая форма саркомы и новообразования на коже у пациентов с иммунодефицитами клинически и гистологически идентичны. Мужчины более подвержены этому типу злокачественных опухолей кожи; локализуется саркома Капоши преимущественно на нижних конечностях. Вначале появляются фиолетовые, реже лиловые пятна без четких очертаний, в дальнейшем на этом фоне возникают плотные округлые узелки синюшно-бурого цвета диаметром до 2 см. узелки склонны к слиянию и изъязвлению, у пациентов с ВИЧ-инфекцией болезнь принимает агрессивный характер порой с молниеносным поражением лимфатических узлов и метастазированием по всему организму.
Как отличить опасные изменения кожи
Поставить точный диагноз может только врач. Определить на глаз, есть риск раковых изменений, сложно. Но имеется ряд моментов, которые должны насторожить:
- образование меняет свой цвет и форму, разрастается, увеличивается количество пораженных участков;
- измененное место чешется, воспаляется, кровоточит;
- у пигментного пятна неровные края и диаметр более 6 мм;
- общее недомогание, субфебрильная температура, потеря аппетита;
- у родственников диагностировано онкологическое заболевание.
Симптомы и диагностика
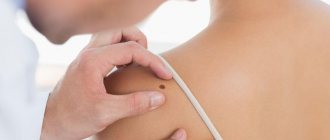
Обычно доброкачественные и злокачественные опухоли кожи начинаются как небольшой участок изменения кожи: появление наростов, корочек, округлых образований. Кроме того, опасны любые родинки или невусы, изменяющие свои размеры и форму, окраску. В этих случаях, если есть любые изменения эпителия и подлежащих тканей, нужна прицельная диагностика новообразований кожи. Ее проводит врач дерматолог, а если есть признаки меланомы или другого вида рака – дерматоонколог. Врач подробно расспросит о жалобах, оценит, как выглядят новообразования на коже, уточнит динамику роста, изменение цвета, дополнительные жалобы (зуд, боль, язвочки, кровотечение).
При подозрении на опухоль, врач проведет биопсию подозрительного элемента, что позволит точно определить природу новообразования.
К какому врачу обратиться
Первый шаг – консультация у дерматолога. Опытному специалисту хватит визуального осмотра, чтобы исключить опасность. Дополнительно проводится лабораторное исследование. Для удаления кожных образований применяют методы:
- хирургическое иссечение;
- выжигание жидким азотом (криотерапия);
- воздействие лазером
- электрокоагуляция – воздействие высокочастотными токами;
- удаление с помощью радионожа.
Выбор метода будет зависеть от размеров образований, их количества, расположения, от формы (выпуклое или утопленное), общего состояния организма. После операции удаленные ткани отправляют на гистологию, чтобы окончательно исключить или подтвердить онкологию.
В медицинском прием ведет опытный дерматолог. В клинике есть собственная лаборатория, где проведут нужные исследования для уточнения диагноза. При благоприятном прогнозе образование на коже удалят.
Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи».
Получить программу лечения
Хирургия
| Код | Наименование услуги | Стоимость |
| 1101 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом за 1 ед. | 650 руб |
| 1102 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 5 ед. | 2500 руб |
| 1103 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 10 ед. | 4000 руб |
| 1104 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 20 ед. | 5000 руб |
| 1105 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 30 ед. | 6000 руб |
| 1106 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 40 ед. | 7000 руб |
| 1107 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 50 ед. | 7500 руб |
Причины развития базалиомы
Среди основных причин развития заболевания следует отметить воздействие ультрафиолетового излучения в течение длительного времени. Как правило, чаще всего страдают открытые участки кожи. Также спровоцировать болезнь могут контакт с канцерогенами химического происхождения (сажа, деготь, смола, мышьяк и др.), ионизирующее излучение. Кроме того, на вероятность развития заболевания оказывает влияние иммуносупрессия, воздействие ретровирусов, не малую роль играет генетическая предрасположенность.
Лечение и профилактика новообразований
Специальных мероприятий, предотвращающих появление онкологических заболеваний нет. Но в качестве профилактики болезни при наличии большого количества родинок их нужно удалять. При генетической расположенности этим людям нужно реже находиться на солнце, применять защитные лосьоны и кремы, исключить из рациона продукты, которые могут быть причиной появления онкологии, не допускать контактов с агрессивными веществами. Стадия прогрессирования новообразований, в первую очередь, определяется диагностикой УЗИ и по фототомографии, иногда дополнительными обследованиями.
Как правило, в качестве лечения новообразований используется хирургическое вмешательство, при этом происходит удаление зараженных тканей с захватом здоровых. При лазерном способе удаления процент появления рецидива намного ниже. При доброкачественном новообразовании используются методы радиоволн, криодеструкции и электрокоагуляции. Если опухоль неоперабельная, то применяют химиотерапию и лучевую.
Если опухоль на коже является злокачественной изначально, то врачи обычно делают неблагоприятный прогноз, так как она создает глубокие метастазы в разные органы, невзирая на то, что на теле это проявляется незначительно. Вероятность летального исхода больного высока. Предраковая опухоль или доброкачественное образование при своевременном вмешательстве полностью лечится, исключая появления рецидивов.
Если у вас на коже проявилось какое-то новообразование, непременно покажитесь дерматологу. Затем, когда вам поставят точный диагноз, вы сможете с лечащим врачом оговорить и методы борьбы с образованием. Берегите себя и свою кожу от неблагоприятных погодных условий, и особенно защищайтесь от негативного ультрафиолетового облучения!
Какие преимущества у радиоволнового метода по сравнению с другими методами удаления?
Радиоволновый метод удаления новообразований кожи — максимально не травматичная процедура, в основе которой лежит применение высокочастотных волн (радиоволн) на аппарате «Сургитрон», США. Этот способ используют даже при необходимости убрать элемент, расположенный в труднодоступном месте (слизистая рта, веки).
К преимуществам радиоволнового метода относят:
- полное отсутствие боли во время процедуры;
- отсутствие кровотечения после удаления;
- на месте удаления не остается следа;
- отсутствие риска присоединения вторичной инфекции;
- здоровые участки остаются нетронутыми;
- быстрый процесс заживления;
- метод универсален — можно удалять бородавки, папилломы и родинки.
Одно из важных отличий радиохирургии от лазера и других деструктивных методик – это возможность выполнения гистологического исследования удаленных тканей при применении радиоволнового метода удаления.
Что означает ФДТ и где применяется?
Фотодинамическая терапия — это метод лечения злокачественных образований, появившийся не так давно. При воздействии на ткани с помощью определенной длины волны света клетки с накопленным специальным веществом (фотосенсибилизатором) разрушаются.
Эта методика применяется при поверхностных опухолях кожи, особенно эффективна она в тех случаях, когда в результате локализации опухоли другие методы лечения использовать затруднительно (например, при опухолях, расположенных в уголке глаза, на ушной раковине и др.). Также метод ФДТ применяется при обширности поражения или резистентности к терапии, проводимой ранее.
В чем заключается разница при выборе фотосенсибилизатора?
Выбирая препарат, используется ряд критериев:
- Достаточно высокий градиент накопления между новообразованием и здоровой тканью — 10:1 до 15:1 (ФотофринII (США) и Фотогем (Россия) — от 3:1 до 4:1)
- Достижение оптимальной концентрации спустя 2-2,5 часа (Фотогем и Фотофрин — 24-30ч)
- При возбуждении фотодинамической реакции с длиной волны 661нм можно достичь большего воздействия (фотогем и фотофрин — 630нм)
- Быстрое выведение фотосенсибилизатора из организма пациента. 96% препарата выводится спустя сутки, 98% — через 48 ч. При быстром выведении вероятность развития побочных фототоксических эффектов минимальна (выведение Фотофрина и Фотогема длится 4-6 недель)
- Широкий терапевтический интервал (при среднем значении терапевтической дозы 0,8 мг/кг он достигает LD-158мг/кг), в результате чего вероятность развития побочных эффектов при случайной передозировке препарата исключена.
- Риск возникновения нежелательных эффектов практически отсутствует.
Существуют ли методы профилактики базалиомы?
Для уменьшения вероятности развития базально-клеточной опухоли существуют довольно простые рекомендации. Следует избегать длительного нахождения под прямыми солнечными лучами, соблюдать меры предосторожности при работе с канцерогенными веществами. Немаловажную роль в профилактике базалиомы играет своевременное обнаружение патологического очага. Любые имеющиеся покраснения на коже, длительно незаживающие повреждения должны вызывать тревогу. При появлении настораживающих признаков следует посетить врача-онколога. Кроме того, признаком неблагополучия могут служить дерматозы — нередко их появление свидетельствует о наличии внутренней опухоли.
Виды фотосенсибилизаторов
Фотосенсибилизатор — компонент фотодинамической реакции, который повышает чувствительность ткани к свету. Сегодня разработано множество веществ, обладающих фотосенсибилизирующими характеристиками. К основным классам относятся:
- Производные δ-аминолевулиновой кислоты (прекурсора эндогенного фотосенсибилизатора протопорфирина IX) Аласенс
- Фотогем
- Визудин
- Тукад (WST11, TOOKAD)
- Фотодитазин
- Тиосенс
Какие методы существуют для лечения базалиомы?
На тактику лечения влияют клинические проявления, размеры, локализация новообразования. Кроме того, при выборе подходящего метода терапии учитываются возраст пациента и сопутствующие патологии. Способы лечения базалиомы весьма разнообразны, сегодня хорошо зарекомендовали себя лучевая и фотодинамическая терапия (ФДТ), криовоздействие, лазерная терапия и лечение радиоволнами, а также медикаментозное воздействие. Целью всех методик является деструкция очага. Но самым радикальным способом можно назвать иссечение опухоли и ФДТ. Безусловно, лечение базалиомы следует начинать, не откладывая, ведь в запущенных случаях избавиться от недуга намного сложнее.